Pierwsze dni

Przeczytasz w ciągu:
3:00 min.
Udostępnij:
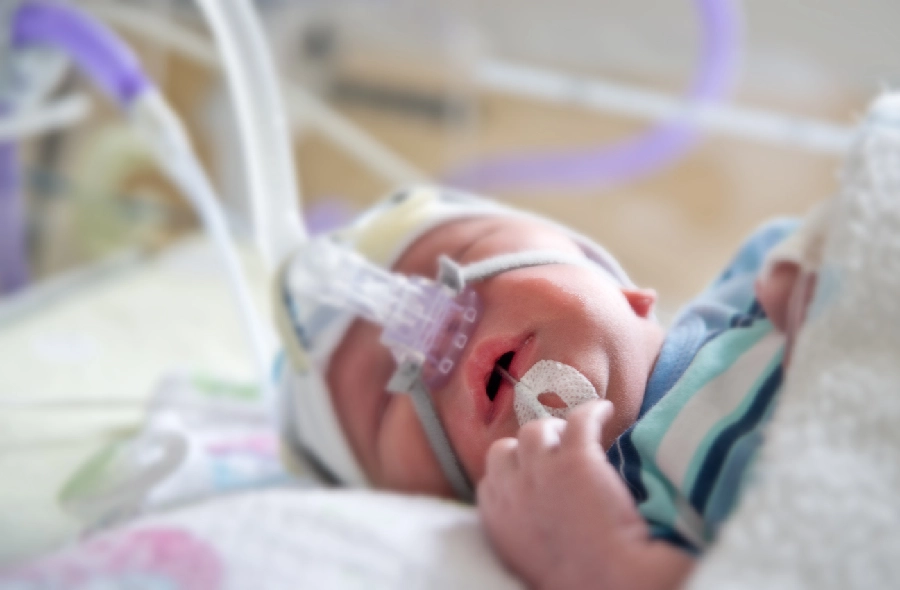
W czasie pobytu w Oddziale Intensywnej Terapii i Patologii Noworodka wielu rodziców odczuwa duży stres związany z obecnością kabli, ekranów i maszyn, które otaczają ich dziecko. Każdy wcześniak podłączony jest do pikającego monitora, zwanego pulsoksymetrem, który ma za zadanie przekazywać informacje o czynności serca i saturacji, czyli wysyceniu krwi tlenem. Zdarzyć się może, że pulsoksymetr głośno zaalarmuje, budząc przy tym ogromny niepokój siedzącego obok rodzica. Częstym powodem alarmów podnoszonych przez urządzenie jest bezdech wcześniaka.
Co to jest bezdech?
Bezdech u noworodka to przerwa w oddychaniu trwająca powyżej 15-20 sekund najczęściej w czasie snu, a jej skutkiem jest spadek saturacji poniżej 80% i zwolnienie czynności serca poniżej 80 uderzeń na minutę. Wśród wcześniaków bezdechy występują często, dotycząc około połowy dzieci urodzonych przed 37. tygodniem ciąży oraz wszystkich noworodków z urodzeniową masą ciała poniżej 1000 gramów.
Dlaczego moje dziecko ma bezdechy?
Na powstawanie bezdechów u wcześniaków wpływ ma bardzo wiele czynników. Najważniejsze z nich to niedojrzałość ośrodka oddechowego znajdującego się w mózgu noworodka przedwcześnie urodzonego (bezdech centralny) i zwężenie w obrębie górnych dróg oddechowych (bezdech obturacyjny). Najczęściej oba mechanizmy następują po sobie – mamy wtedy do czynienia z bezdechem mieszanym.Takie bezdechy nazywamy idiopatycznymi – powstają spontanicznie, a ich podłoże jest nie do końca jasne i poznane.
Rzadziej zdarza się, że przyczyną bezdechu jest choroba, taka jak niedokrwistość, refluks żołądkowo-przełykowy czyli cofanie się kwaśnej treści pokarmowej z żołądka do przełyku lub też świeża infekcja. Bezdechy mogą się także pojawić lub nasilić w trakcie nauki jedzenia przez smoczek, co wynika z braku koordynacji ssania, połykania i oddychania.
U wcześniaków urodzonych po 34. tygodniu ciąży bezdechy pojawiają się najczęściej w 2. i zwykle ustępują około 7. doby życia. U dzieci bardziej niedojrzałych mogą się one utrzymywać dłużej, często nawet do 36. tygodnia wieku postkoncepcyjnego, a u tych najmniej dojrzałych zdarzają się one nawet po terminie porodu. Na przedłużony czas ich występowania mogą mieć wpływ trudności w karmieniu przez smoczek lub konieczność stosowania łóżeczka podgrzewanego.
Co zatem możemy zrobić?
Najważniejsza jest profilaktyka. Układanie dziecka w pozycji zabezpieczającej przed nadmiernym odgięciem lub przygięciem głowy zapewni mu stałą drożność dróg oddechowych i uchroni przed bezdechem obturacyjnym. Zapewnienie ciepła ma pozytywny wpływ na prawidłowe funkcjonowanie ośrodka oddechowego. Ogromne znaczenie ma również kangurowanie przez jednego z rodziców. W czasie kontaktu „skóra do skóry” obserwujemy stabilizację czynności serca noworodka, bardziej regularny tor oddychania, poprawę saturacji, a także dłuższe okresy snu i krótsze pobudzenia. Wszystko to wpływa znacząco na szybszy rozwój mózgu, a także lepszy przyrost masy ciała.
Leczenie bezdechów zależy przede wszystkim od stopnia ich nasilenia i częstości występowania. W przypadku, gdy zdarzają się one sporadycznie wystarczyć powinna stymulacja dotykowa, a więc ‘obudzenie dziecka’ poprzez potarcie pleców, rączek lub nóżek malucha. Jeśli bezdechy są częste i skutkiem ich jest niewydolność oddechowa, konieczne jest zastosowanie nieinwazyjnej lub inwazyjnej wentylacji.
Zarówno w profilaktyce, jak i w leczeniu bezdechów stosowana jest kofeina. Tak jak kofeina zawarta w kawie czy napojach energetycznych działa pobudzająco – u wcześniaków stymuluje ośrodek oddechowy w mózgu, ponadto przyspiesza jego dojrzewanie. Korzyści ze stosowania kofeiny wykraczają jednak poza samo leczenie bezdechów: skraca ona czas mechanicznej wentylacji i ułatwia ekstubację, co w sposób bezpośredni wpływa na zmniejszenie ryzyka wystąpienia i ciężkość dysplazji oskrzelowo-płucnej, a także działa neuroprotekcyjnie, a więc ochronnie na mózg wcześniaka. Jest to lek bezpieczny, najczęstszym, występującym u ok. 4% dzieci, ale niegroźnym obserwowanym przez nas działaniem niepożądanym jest tachykardia czyli przyspieszenie czynności serca > 180 uderzeń na minutę. W żadnym z obecnych badań naukowych nie wykazano długoterminowych powikłań stosowania tego leku.
Z uwagi na ogromne korzyści u najbardziej niedojrzałych wcześniaków leczenie kofeiną rozpoczyna się już w pierwszych godzinach życia. Terapię kończymy około 5-7 dni po ustąpieniu bezdechów, zwykle około 33.-34. tygodnia wieku postkoncepcyjnego. W przypadku ich ponownego pojawienia się na nowo włączamy leczenie, równocześnie poszukując innych przyczyn (niedokrwistość, refluks, próby karmienia przez smoczek). Brak bezdechów przez około tydzień po zakończeniu leczenia jest jednym z koniecznych do spełnienia warunków wypisu do domu.
Co po wypisie do domu?
Bezdechy wcześniaków oraz dysplazja oskrzelowo-płucna nie zwiększają ryzyka nagłej śmierci łóżeczkowej niemowląt (SIDS). Nie ma więc konieczności monitorowania wcześniaków po wypisie ze szpitala, co więcej jest to (poza wyjątkowymi sytuacjami) niewskazane! Dostępne na rynku materacyki i monitory bezdechów nie spełniają wymogów bezpieczeństwa, a ich działanie jest nieefektywne. Mogą one uśpić czujność rodziców, lub wręcz przeciwnie, poprzez fałszywe alarmy, niepotrzebnie ich stresować.
Obecne zalecenia dotyczące profilaktyki nagłej śmierci łóżeczkowej:
– spanie na plecach, na równym, twardym materacu we własnym łóżku, nigdy w łóżku z rodzicami
– unikanie poduszek, a także maskotek i innych niepotrzebnych przedmiotów w łóżeczku dziecka
– nie należy przegrzewać dziecka – unikamy dodatkowych kołder i kocyków
– palenie tytoniu zarówno w ciąży, jak i po urodzeniu dziecka jest przeciwwskazane!
– kiedy dziecko ukończy 6. tydzień życia można w czasie zasypiania podać mu smoczek-gryzak
– wyłączne karmienie piersią do 6. miesiąca życia zmniejsza ryzyko SIDS
– szczepienia wg kalendarza szczepień.
Artykuł pochodzi z 6. numeru gazetki „Mam(y) wcześniaka”
27.09.2023
Niewydolność oddechowa, czyli po co wspomagamy oddech i jak działa respirator?
2:44 min.

27.09.2023
Gdy dziecko rodzi się wcześniej. Kilka uwag o wspieraniu wcześniaka i jego rodziców.
8:00 min.

27.09.2023
Z czego wynikają zaburzenia oddychania u wcześniaków?
1:47 min.

27.09.2023
Po co u wcześniaków robi się echo serca? Co to jest przewód tętniczy?
1:47 min.